Artykuł Co to jest dermatoskop i na czym polega badanie dermatoskopowe?
Co to jest dermatoskop i na czym polega badanie dermatoskopowe?
TL;DR
Dermatoskopia to bezbolesne badanie znamion z użyciem 10-krotnego powiększenia, kluczowe we wczesnym wykrywaniu czerniaka.
-
Dermatoskop to urządzenie optyczne z soczewką powiększającą (10x) i źródłem światła.
-
Badanie jest nieinwazyjne i pozwala ocenić struktury skóry niewidoczne gołym okiem.
-
Wskazaniem jest każde nowe znamię po 20. roku życia lub zmiana w istniejącym (asymetria, kolor, granice).
-
Wideodermatoskopia to cyfrowa wersja badania, która umożliwia archiwizację zdjęć i monitorowanie zmian w czasie.
Co to jest dermatoskop?
Skóra, największy organ ludzkiego ciała o powierzchni około 1,5?2 m?, stanowi pierwszą barierę ochronną organizmu. Regularna kontrola jej stanu jest podstawą profilaktyki nowotworów, w tym czerniaka. Kluczowym narzędziem diagnostycznym, które pozwala na precyzyjną ocenę zmian skórnych, jest dermatoskop, a badanie nim wykonywane to dermatoskopia.
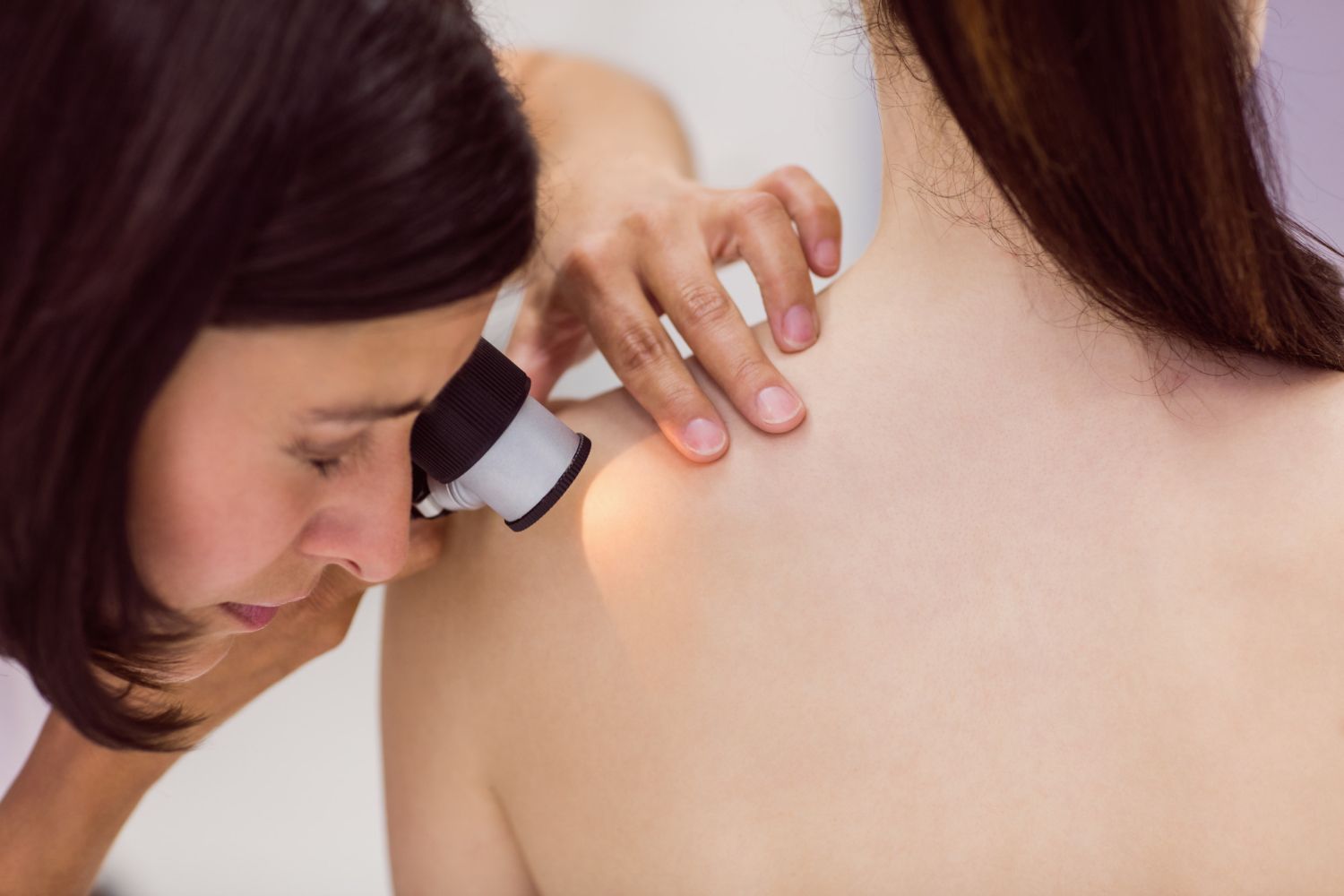
Dermatoskop to specjalistyczne urządzenie optyczne, które umożliwia lekarzowi, najczęściej dermatologowi, dokładne badanie zmian skórnych w powiększeniu. Jego podstawową funkcją jest ocena znamion barwnikowych w celu odróżnienia struktur łagodnych od tych, które mogą wskazywać na proces nowotworowy. Artykuł wyjaśnia zasadę działania tego urządzenia oraz przebieg samego badania.
Dermatoskop ? definicja i zastosowanie urządzenia
Dermatoskop to ręczne urządzenie diagnostyczne składające się z achromatycznej soczewki zapewniającej powiększenie, standardowo 10-krotne, oraz zintegrowanego źródła światła. Oświetlenie może być niespolaryzowane, wymagające użycia płynu immersyjnego (np. olejku), lub spolaryzowane, które eliminuje odblaski od powierzchni naskórka bez konieczności kontaktu z płynem. Taka konstrukcja pozwala na wizualizację struktur anatomicznych naskórka, granicy skórno-naskórkowej i skóry właściwej, które są niewidoczne gołym okiem.
Głównym zastosowaniem dermatoskopu jest diagnostyka różnicowa zmian barwnikowych, przede wszystkim wczesne wykrywanie czerniaka. Urządzenie jest również wykorzystywane do oceny innych zmian skórnych, takich jak naczyniaki, brodawki łojotokowe, rak podstawnokomórkowy (BCC) czy choroby zapalne, np. łuszczyca. Dermatoskop jest narzędziem służącym do precyzyjnej diagnostyki lekarskiej i nie jest przeznaczony do samodzielnego leczenia czy diagnozowania przez pacjenta.
Dermatoskopia ? na czym polega badanie?
Dermatoskopia jest badaniem całkowicie nieinwazyjnym i bezbolesnym, trwającym od kilku do kilkunastu minut. Procedura polega na przyłożeniu końcówki dermatoskopu do powierzchni ocenianej zmiany skórnej. W przypadku stosowania światła niespolaryzowanego lekarz nanosi na skórę kroplę płynu immersyjnego (olejku lub żelu), który niweluje rozproszenie światła na warstwie rogowej naskórka. Poprawia to przejrzystość i umożliwia wgląd w głębsze struktury zmiany.
Podczas badania lekarz ocenia zmianę na podstawie ściśle określonych kryteriów morfologicznych. Analizowane są symetria zmiany, jej granice (regularne, postrzępione, zanikające), liczba i rozkład kolorów (odcienie brązu, czerni, szaroniebieskiego, czerwieni, bieli) oraz obecność specyficznych struktur. Do tych struktur należą siateczka barwnikowa, pasma, kropki, globule, a także wzorce naczyniowe. Analiza tych cech, często w oparciu o skale punktowe jak reguła ABCDE czy 7-punktowa skala Argenziano, pozwala na odróżnienie znamion łagodnych od potencjalnie złośliwych.
Kiedy wykonać badanie dermatoskopowe? Wskazania
Podstawą profilaktyki jest regularna samokontrola skóry, przeprowadzana raz w miesiącu. Sygnałem alarmowym, który powinien skłonić do pilnej konsultacji dermatologicznej i wykonania dermatoskopii, jest pojawienie się nowego znamienia po 20. roku życia. Niepokój powinna wzbudzić również każda zmiana w wyglądzie istniejącego znamienia, dotycząca jego kształtu, wielkości (powiększanie się) lub koloru (ściemnienie, rozjaśnienie, pojawienie się nowych barw). Asymetria zmiany jest jednym z kluczowych objawów wczesnego czerniaka.
Inne wskazania do badania to nieregularne, postrzępione granice znamienia oraz pojawienie się objawów subiektywnych, takich jak świąd, krwawienie, bolesność czy tworzenie się strupów. Do grupy podwyższonego ryzyka należą osoby z licznymi znamionami atypowymi (dysplastycznymi), pacjenci z fototypem skóry I lub II (jasna karnacja, rude lub blond włosy), osoby, które doznały poparzeń słonecznych w przeszłości, a także te z dodatnim wywiadem osobistym lub rodzinnym w kierunku nowotworów skóry, takich jak czerniak, rak podstawnokomórkowy (BCC) i rak kolczystokomórkowy (SCC).
Wczesna reakcja na niepokojące zmiany i ich ocena przez specjalistę jest fundamentalna dla skutecznego leczenia. W przypadku jakichkolwiek wątpliwości dotyczących zmian skórnych, należy skonsultować się z lekarzem lub farmaceutą.
Znaczenie dermatoskopii w profilaktyce nowotworów skóry
Dermatoskopia zwiększa czułość diagnostyczną w wykrywaniu czerniaka o około 30% w porównaniu do oceny znamion gołym okiem. Dzięki powiększeniu i specjalnemu oświetleniu lekarz jest w stanie zaobserwować subtelne cechy morfologiczne zmiany, które są niewidoczne w zwykłym badaniu. Pozwala to na identyfikację złośliwego charakteru zmiany na bardzo wczesnym etapie rozwoju (tzw. melanoma in situ), kiedy nowotwór jest ograniczony do naskórka.
Wczesne wykrycie czerniaka, gdy jego grubość nacieku według skali Breslowa jest mniejsza niż 1 mm, daje ponad 95% szans na całkowite wyleczenie po prostym usunięciu chirurgicznym. Dermatoskopia umożliwia precyzyjną selekcję zmian podejrzanych, które wymagają biopsji wycinającej, jednocześnie ograniczając liczbę niepotrzebnych zabiegów usuwania znamion łagodnych. To precyzyjne narzędzie diagnostyczne pozwala na szybkie wdrożenie leczenia, co bezpośrednio przekłada się na rokowania pacjenta.
Regularne, profilaktyczne badania dermatoskopowe, wykonywane raz w roku, są szczególnie zalecane osobom z grup podwyższonego ryzyka. Dotyczy to pacjentów z licznymi znamionami (powyżej 50), jasną karnacją, historią intensywnej ekspozycji na słońce oraz tych, u których w rodzinie występował czerniak. W kwestii częstotliwości badań i indywidualnej profilaktyki należy skonsultować się z lekarzem lub farmaceutą.
Czym jest wideodermatoskopia i kiedy jest stosowana?
Wideodermatoskopia, nazywana również dermatoskopią cyfrową, to zaawansowana technika diagnostyczna. Wykorzystuje ona kamerę cyfrową o wysokiej rozdzielczości zintegrowaną z dermatoskopem, która przesyła obraz na ekran komputera. Pozwala to na uzyskanie powiększenia obrazu zmiany skórnej nawet do 100x oraz na jego archiwizację w bazie danych pacjenta. Ta możliwość zapisu obrazów jest kluczową przewagą nad dermatoskopią tradycyjną.
Główną zaletą wideodermatoskopii jest możliwość stworzenia cyfrowej mapy znamion całego ciała pacjenta (tzw. total body mapping). Podczas kolejnych wizyt kontrolnych system komputerowy automatycznie porównuje aktualne obrazy z archiwalnymi, co pozwala na obiektywną ocenę ewolucji poszczególnych zmian. Umożliwia to wykrycie minimalnych zmian w strukturze, kolorze czy rozmiarze znamienia, które mogłyby zostać przeoczone podczas standardowego badania. Zarchiwizowane obrazy mogą być również przesyłane w celu konsultacji z innymi specjalistami.
Wideodermatoskopia jest szczególnie wskazana dla pacjentów z grupy bardzo wysokiego ryzyka. Należą do nich osoby z zespołem znamion dysplastycznych, pacjenci z bardzo dużą liczbą znamion (powyżej 50?100), osoby z osobistym lub rodzinnym wywiadem w kierunku czerniaka, a także pacjenci w trakcie leczenia immunosupresyjnego. Decyzję o konieczności wykonania wideodermatoskopii i częstotliwości kontroli zawsze podejmuje lekarz prowadzący.
Przygotowanie do badania dermatoskopowego
Badanie dermatoskopowe jest procedurą prostą i nie wymaga od pacjenta specjalnych przygotowań. Trwa krótko i jest całkowicie nieinwazyjne. W dniu wizyty zaleca się, aby skóra w miejscach, które będą badane, była czysta. Należy unikać stosowania makijażu, balsamów, samoopalaczy czy gęstych kremów, ponieważ mogą one zmieniać obraz powierzchni skóry i utrudniać ocenę.
Kosmetyki mogą maskować subtelne cechy strukturalne i kolorystyczne znamion, co wpływa na trafność diagnozy. Zaleca się również, aby na kilka dni przed badaniem unikać intensywnej ekspozycji na słońce oraz korzystania z solarium. Świeża opalenizna może modyfikować wygląd znamion i powodować ich przejściowe przyciemnienie. Przed rozpoczęciem badania należy poinformować lekarza o wszystkich zmianach, które budzą niepokój.
Najważniejszym elementem przygotowania jest świadomość własnej skóry i gotowość do wskazania lekarzowi nowo powstałych lub zmieniających się znamion. W przypadku pytań dotyczących przebiegu badania lub sposobu przygotowania, należy skonsultować się z lekarzem lub farmaceutą.